La gonarthrose
- Détails
- Mis à jour le 24 juin 2012
Introduction
L’arthrose est la plus fréquente des maladies articulaires dont le genou est le site privilégié. La gonarthrose est source de douleur et d’handicap fonctionnel mais sans corrélation radio- clinique. La lésion princeps est la dégradation du cartilage avec une hyperactivité de l’os sous chondral et une production d’ostéophytes. Sa physiopathologie est complexe. La prise en charge est multidisciplinaire.
Physiopathologie
Il existe des phénomènes mécaniques et biologiques déstabilisant l’équilibre entre la synthèse et la dégradation du cartilage et de l’os sous chondral. Le tissu synovial aussi intervient en produisant des médiateurs activant les chondrocytes et altérant directement la matrice extra-cellulaire. L’os sous chondral pourrait participer par la sécrétion d’enzymes protéolytiques. Par ailleurs le cartilage ne possède pas de récepteur de la douleur. L’origine de la douleur dans la gonarthrose semble provenir de l’atteinte de l’une ou plusieurs structures possédant des récepteurs de la douleur à savoir l’os sous chondral l’inflammation synoviale présence de lésions méniscales distension capsulo-ligamentaire ou atteinte périostée.
Epidémiologie
La prévalence de la gonarthrose varie selon la définition retenue (clinique ou radiologique) et selon les populations étudiées et leurs âges. L’incidence augmente avec l’âge avec un maximum entre 70-79 ans. L’arthrose peut toucher un deux ou les trois compartiments du genou. Il existe une atteinte fémoro-patellaire dans 88% des cas une atteinte fémoro-tibiale interne dans 67% des cas et une atteinte fémoro-tibiale externe dans 16% des cas. Elle est bilatérale dans deux tiers des cas.
Facteurs de risque
Le développement de la gonarthrose peut être favorisé à la fois par des facteurs mécaniques locaux et par des facteurs systémiques [1-3].
1- Facteurs systémiques : La prévalence et l’incidence de la gonarthrose augmentent avec l’âge et sont plus élevées chez la femme noire après 50 ans. Plusieurs travaux ont démontré l’influence de facteurs génétiques dans la survenue de la gonarthrose. L’oestrogénothérapie substitutive intervient aussi en réduisant le risque de gonarthrose. Le rôle du tabac dans la protection ou au contraire la prédisposition à la gonarthrose reste encore flou. L’arthrose radiologique serait moindre chez les fumeurs (étude de Framingham) [4].
2- Facteurs biomécaniques locaux : Les traumatismes articulaires importants en particulier les lésions des ligaments croisés ou des ménisques et les activités professionnelles nécessitant le port de charge lourde l’agenouillement et l’accroupissement entraînent fréquemment une gonarthrose. Les activités sportives augmentent ce risque par les traumatismes articulaires et l’usage répété de l’articulation. Les sports les plus incriminés sont les sports collectifs et les sports de combat. Par ailleurs il n’a pas été démontré de relation entre les sports de loisir et la gonarthrose. Aussi l’obésité est l’un des facteurs les plus importants de l’apparition et de progression radiologique de la gonarthrose. Ceci a été démontré dans une étude marocaine récente où l’indice de masse corporel était directement et fortement associé à la gonarthrose [5]. L’obésité agit par l’augmentation des pressions sur le genou mais également par l’intermédiaire d’anomalies métaboliques. Plusieurs substances synthétisées par les adipocytes tel la leptine l’adiponectine sont incriminées dans la genèse de lésions cartilagineuses. Les vices architecturaux (genu-varum genu-valgum genu-flessum et genu-recurvatum) peuvent aussi favoriser l’apparition de gonarthrose par la surpression sur un compartiment par rapport aux autres. D’autres facteurs de risque peuvent intervenir tel que l’inégalité des MI et le port de talons hauts (> 5 cm) et étroits.
Diagnostic positif : type de description : la gonarthrose fémoro-tibiale interne.
1- clinique :
a- Signes fonctionnels : la douleur est le maître symptôme mais son intensité n’est pas corrélée à la sévérité radiologique de l’arthrose. Il s’agit d’une gonalgie d’horaire mécanique qui peut être diffuse dans le genou mais souvent localisée au compartiment interne. Son intensité est évaluée sur l’échelle visuelle analogique (EVA). La douleur peut irradier sur la face antérieure de la jambe. Le patient peut rapporter des épisodes de dérobement qui correspondent soit à une laxité ligamentaire ou à un épanchement.
b- L’examen debout : l’inspection recherche une déviation axiale des membres inférieurs un flessum irréductible ou un genu recurvatum de profil et un kyste poplité en postérieur. L’examen à la marche recherche une majoration d’un trouble statique ou une boiterie.
c- L’examen en décubitus dorsal: Le genou est augmenté de volume par le pannicule adipeux ou l’épanchement ou par la déformation des extrémités osseuses dans les formes évoluées. L’épanchement articulaire est apprécié par le choc rotulien et le signe de flot. Les mouvements d’extension et/ou la flexion sont douloureux et/ou limités dans la majorité des cas avec une douleur diffuse sur l’interligne médial. L’examen recherche une amyotrophie quadricipitale (mesure comparative du périmètre quadricipital) les stabilités antéro-postérieures (tiroir antérieur et postérieur) les laxités ligamentaires interne et externe les manœuvres méniscales. Sans oublier l’examen des hanches et un examen ostéo-articulaire complet.
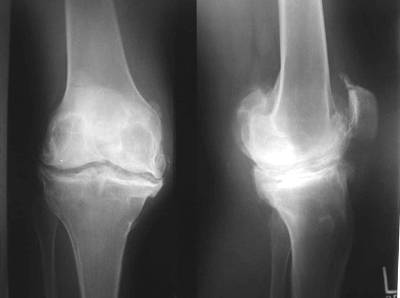
2- radiologie (Figure 1):
• Les radiographies systématiques à demander sont les radiographies des genoux de face en charge l’incidence de Schuss les radiographies des genoux de profil et les défilés fémoro-patellaire à 30° 60° et 90° de flexion. Le Pangonogramme est une incidence de face debout en appui bipodal demandée surtout en pré-opératoire pour mesurer les degrés de déviation. Les signes cardinaux de l’arthrose sont le pincement de l’interligne articulaire interne l’ostéophytose marginale la condensation des berges articulaires les géodes sous chondrales. La mesure de la hauteur de l’interligne articulaire est importante pour le suivi ; la hauteur normale en interne est de 49 mm chez l’homme et 45 mm chez la femme ; en externe elle est de 58 mm chez l’homme et 48 mm chez la femme. Les autres techniques d’imagerie sont habituellement inutiles et ne servent qu’à éliminer d’autres étiologies (cf diagnostic différentiel).
|
|
|
Figure 1 : gonarthrose tri-compartimentale sévère sur la radiographie de face et de profil. |
• L’échographie peut être utile pour le diagnostic d’un kyste poplité ou pour guider une éventuelle ponction évacuatrice
• Le Scanner spiralé permet l’étude précise du cartilage fémoro-patellaire et fémoro- tibial. • L’IRM n’est pas d’indication habituelle dans la gonarthrose en dehors des syndromes douloureux aigus ou rebelles pour lesquels d’autres pathologies sont recherchées (ostéonécrose fracture rupture méniscale...). Par ailleurs elle permet de détecter des lésions chondrales profondes et l’appréciation qualitative et volumique du cartilage.
• L’arthroscanner est une technique invasive qui peut objectiver avec précision des lésions localisées invisibles sur les clichés standards en particulier au niveau du compartiment fémoro-patellaire.
3- biologie :
Il n’y a actuellement aucun marqueur biologique de la gonarthrose et la biologie n’a pas d’intérêt diagnostique. Habituellement il n’y pas de syndrome inflammatoire mais lors des poussées congestives la CRP peut être légèrement élevée. Le liquide articulaire est de type mécanique.
Formes cliniques
Formes cliniques
1- Formes topographiques
La gonarthrose fémoro-tibiale externe est plus rare que la gonarthrose fémoro-tibiale interne et souvent favorisée par un genu valgum.
Au cours de la gonarthrose fémoro-patellaire, l'atteinte du compartiment externe est très fréquente. Elle est caractérisée par une douleur à la face antérieure du genou, déclenchée par toutes les manœuvres de mise en extension du genou (station assise prolongée « signe de cinéma », descente des escaliers, marche en terrain inégal...). A l'examen, la douleur est réveillée par l'extension contrariée de la jambe, la pression de la rotule sur le genou fléchi. Il existe une douleur à la palpation des facettes rotuliennes. Les manoeuvres de Rabot et de Zohlen sont positives.
L'atteinte peut être globale avec atteinte du compartiment interne et externe ; bicompartimentale avec prédominance de l'atteinte fémoro-tibiale interne et fémoro-patellaire ; en coup de vent correspondant à l'atteinte d'un compartiment du genou et de l'autre compartiment au niveau de l'autre genou, sa tolérance clinique est mauvaise ; ou une arthrose généralisée des trois articulations ou groupes d'articulations
2- Formes étiologiques
• Les formes secondaires à une altération d'un élément articulaire :
- La chondromalacie rotulienne survient chez le sujet jeune et est caractérisée cliniquement par un syndrome rotulien. Anatomiquement, il existe des fissurations ou un oedème localisé du cartilage.
- L'ostéochondrite disséquante est une nécrose osseuse sous-chondrale, d'origine probablement ischémique (comme certaines ostéonécroses). Elle concerne surtout l'adolescent. En l'absence de traitement, le séquestre tend à se détacher par rupture du cartilage recouvrant la zone nécrosée, et libère un gros fragment ostéocartilagineux dans la cavité articulaire, se comportant comme un corps étranger intra-articulaire. La radiographie standard montre une image typique de séquestre osseux dense ovalaire, au sein d'une niche condylienne, ou libre dans l'articulation.
- L'ostéonécrose aseptique (ONA) primitive du genou est le plus souvent condylienne, affectant le condyle interne dans la quasi-totalité des cas. L'atteinte du plateau tibial interne est extrêmement rare. L'ONA se manifeste typiquement comme une gonalgie mécanique avec cependant des réveils nocturnes fréquents en début d'évolution. La douleur est localisée en regard du condyle fémoral interne, et s'aggrave rapidement. La radiographie standard montre une clarté sous chondrale entourée d'un liseré d'ostéocondensation. Un aplatissement du condyle, lié à un effondrement de la zone nécrotique peut s'observer en fin d'évolution.
- Les séquelles de traumatisme d'une fracture articulaire (rotule, plateau tibial ou condyle), d'une entorse grave (en particulier rupture ancienne du ligament croisé antérieur), ou d'une lésion traumatique des ménisques.
• Les formes secondaires à une déviation frontale du genou.
• Les formes secondaires à une déviation sagittale du genou.
• Les formes secondaires à un trouble statique fémoro-patellaire à type de luxation ou sub-luxation permanente ou récidivante de la rotule mais elle est rare.
• Les formes primitives.
Diagnostic différentiel
1-Gonarthrose au stade pré-radiologique:
• Les lésions de voisinage:
- Les lésions osseuses tibiales ou fémorales : tumeurs osseuses, fissures, ostéites, ostéonecrose, algodystrophie,
- Les lésions tendineuses:
tendinite rotulienne : c'est le plus souvent une ténopériostite de la pointe de la rotule, se manifestant par une douleur sous-rotulienne exacerbée lors de la montée ou la descente des escaliers et la flexion en charge du genou
tendinite quadricipitale : rare, elle se manifeste par une douleur sus-rotulienne. Il faut se méfier, chez le sujet âgé, d'une rupture à bas bruit. Les radiographies montrent parfois une ossification sus-rotulienne, et l'échographie affirme le diagnostic
tendinite de la patte d'oie : la douleur est réveillée par la palpation de la face interne du tibia en dessous de l'interligne fémoro-tibial interne. Il existe parfois une tuméfaction en rapport avec une bursite. La flexion contrariée du genou déclenche la douleur.
- L'hygroma du genou : Il s'agit d'une bursite prérotulienne, le plus souvent secondaire à des microtraumatismes répétés (travail à genou du carreleur) ou à un traumatisme direct. Une infection doit être éliminée. L'hygroma du genou se présente comme une tuméfaction molle, souvent peu douloureuse, située à la face antérieure du genou (fig 1). L'examen clinique ne montre pas d'épanchement articulaire et la mobilisation du genou est normale. Le traitement comporte des topiques locaux, des ponctions évacuatrices avec infiltration cortisonique
• Les douleurs projetées:
- Douleurs coxo-fémorales
- Radiculalgies (L3-L4) ou cruralgie tronculaire
2- Gonarthrose en poussée congestive
• Arthrite septique
• Arthrite microcristalline (chondrocalcinose, goutte)
• Arthrite d'origine inflammatoire
• Synovite villonodulaire
Evolution
La gonarthrose évolue habituellement par poussées. Elle est lente dans la majorité des cas. Elle peut cependant être rapide : c'est la gonarthrose destructrice rapide caractérisée par la destruction totale du cartilage d'un seul tenant en moins de 24 mois.
Evaluation de la gonarthrose
L'évaluation clinique se fait par les échelles de la douleur à savoir l'échelle verbale de Likert et l'échelle visuelle analogique « EVA » ; les indices algofonctionnels à savoir le WOMAC (Western Ontario MacMaster Osteoarthritis Index qui est un autoquestionnaire appliqué aux arthroses de la hanche et du genou, il explore trois domaines: la douleur, la raideur et la fonction) ; l'indice de Lequesne ; les indices de qualité de vie (HAQ (Health Assessment Questionnaire) et SF 36) ; et la quantité d'antalgique ou d'AINS prise.
L'évaluation radiologique se fait par la mesure de la hauteur de l'interligne articulaire (0,25 mm/an) sur les radiographies standards. Le suivi par l'IRM n'est pas validée. Mais l'arthroscopie est un examen bien validé dans les essais cliniques contrôlés.
Traitement
La prise en charge optimale de la gonarthrose repose sur l'association de traitements pharmacologiques et non pharmacologiques [6]. La prise en charge est multidisciplinaire. Le traitement de la gonarthrose doit être personnalisé selon :
- les facteurs de risque des genoux (obésité, facteurs mécaniques et activité physique)
- les facteurs de risque généraux (âge, affections associées et polymédication)
- le niveau de douleur et d'handicap
- la présence ou non de signes inflammatoires locaux (hydarthrose)
- la localisation et le degré des lésions structurales
Les traitements non pharmacologiques de la gonarthrose doivent comprendre:
- l'éducation du patient sur sa maladie, ses FDR, les profils évolutifs, les différents traitements, apprentissage de l'économie articulaire.
- Des exercices réguliers pour entretenir les amplitudes articulaires et l'endurance musculaire.
- Auto-rééducation à domicile
- l'utilisation d'aides techniques (cannes, semelles)
- privilégier chaussures à semelles souples, éviter chaussures à talons hauts et fins.
- L'utilisation de canne et marche avec pas simulé ou 2 cannes anglaises.
- la réduction d'une surcharge pondérale.
Les traitements pharmacologiques:
- Le paracétamol est l'antalgique de première intention, à poursuivre au long cours si son efficacité est suffisante. La dose est de 3-4 g/j, à prendre régulièrement
- Les applications locales (AINS et capsaicine) sont efficaces et sans danger. Ils permettent d'éviter les effets indésirables systémiques des AINS et un soulagement supérieur à 50% des patients par rapport au placebo.
- Les AINS, par voie générale, doivent être utilisés chez les patients ne répondant pas au paracétamol. Les antalgiques opiacés, avec ou sans paracétamol, sont utiles comme alternative chez les patients chez qui les AINS, y compris les inhibiteurs spécifiques de la cox2, sont contre indiqués, inefficaces, ou mal tolérés. Leurs effets secondaires sont fréquents surtout chez les sujets âgés.
- Les anti-arthrosiques symptomatiques d'action lente (sulfate de glucosamine, chondroïtine sulfate, diacérhéine, et acide hyaluronique) ont un effet symptomatique et pourrait avoir un effet structural. Leur activité anti-inflammatoire est prouvée mais elle est inférieure aux AINS, avec un retard de quelques semaines (4 semaines) et un effet rémanent à l'arrêt du produit de 2 à 3 mois. Ils ont une bonne tolérance, notamment digestive. La viscosupplémentation réalisée par les injections intra articulaires d'acide hyaluronique possède actuellement une place reconnue dans le traitement de la gonarthrose. La viscosupplémentation est indiquée dans la gonarthrose en cas d'échec du traitement médical classique, et en l'absence de poussée congestive (douleurs nocturnes, épanchement). L'efficacité semble d'autant plus probable que l'arthrose est modérée, et peu hydarthrodiale.
- L'infiltration de corticoïdes locaux est indiquée en cas de poussée douloureuse de la gonarthrose, surtout si elle s'accompagne d'un épanchement. Les synoviorthèses peuvent être réalisées avec divers produits dont l'hexacétonide de triamcinolone (Hexatrione*) qui est un corticoïde fluoré puissant ou les radio-isotopes (Yttrium 90). Ils sont proposés dans certaines arthroses avec épanchement réfractaire. Le lavage articulaire est un traitement d'appoint précieux de la gonarthrose. Il consiste à irriguer l'articulation avec du sérum physiologique. Ceci permet d'évacuer les métalloprotéases, les cytokines, les débris cartilagineux, les éventuels cristaux de pyrophosphate de calcium ou d'hydroxyapatite, toutes ces substances contribuant à l'inflammation synoviale, source de douleurs.
L'arthroplastie doit être envisagée en cas de douleurs rebelles associées à un handicap et une destruction radiologique. Elle est rarement de mise chez les sujets de moins de 60 ans sauf en cas de maladie inflammatoire (PR), ou arthrose post traumatique.
Conclusion
Affection fréquente et souvent invalidante, la gonarthrose doit pouvoir bénéficier d'une prise en charge globale, associant des mesures orthopédiques à des thérapeutiques modernes avant de recourir à la chirurgie prothétique qui peut être retardée, voire évitée, dans de nombreux cas. Le futur ciblera la greffe de cartilage et les chondroprotecteurs.
Références
1- Felson DT, Anderson JJ, Naimark A, et al. Obesity and knee osteoarthritis. Ann Intern Med 1988; 109: 18–24.
2- Cooper C, Snow S, McAlindon TE, et al. Risk factors for the incidence and progression of radiographic knee osteoarthritis. Arthritis Rheum 2000; 43: 995–1000.
3- Coggon D, Croft P, Kellingray S, et al. Occupational physical activities and osteoarthritis of the knee. Arthritis Rheum 2000; 43: 1443-9.
4- Felson DT, Zhang Y, Anthony JM, et al. Weight loss reduces the risk for symptomatic knee osteoarthritis in women. The Framingham Study. Ann Intern Med 1992; 116: 535–9.
5- Mounach A, Nouijai A, Ghozlani I, Ghazi M, Achemlal L, Bezza A, El Maghraoui A. Risk factors for knee osteoarthritis in Morocco. A case control study. Clin Rheumatol 2008; 27: 323-6
6- Jordan KM, Arden NK, Doherty M et al. EULAR Recommendations 2003: an evidence based approach to the management of knee osteoarthritis: Report of a Task Force of the Standing Committee for International Clinical Studies Including Therapeutic Trials (ESCISIT). Ann Rheum Dis 2003; 62:1145-55
Articles les plus lus
- L'arthrose cervicale
- L'arthrose lombaire
- La spondylarthrite ankylosante
- Coxarthrose
- La fibromyalgie
- Les anti-inflammatoires non stéroïdiens. Modalités de prescription.
- Apport de l’échographie dans le diagnostic d’une épaule douloureuse.
- La gonarthrose
- Diagnostic précoce de la polyarthrite rhumatoïde
- La maladie de Behçet