Le syndrome de Sweet
- Détails
- Mis à jour le 19 juin 2012
En 1964 Sweet [1] publiait 8 observations originales colligées en 15 ans de patientes présentant un tableau stéréotypé fait de fièvre hyperleucocytose à polynucléaires neutrophiles et d'une éruption cutanée faite de plaques douloureuses avec à l'histologie un infiltrat dermique dense à polynucléaires neutrophiles. Depuis plus de 500 observations ont été publiées permettant d'apporter un éclairage sur ce nouveau syndrome [2]. L'association fréquente à des maladies inflammatoires et surtout à des pathologies malignes dans 15% des cas impose une enquête étiologique rigoureuse.
C'est une affection rare dont l'incidence est estimée à 3 cas par million d'habitants. Le syndrome de Sweet atteint trois fois plus les femmes que les hommes entre 30 et 50 ans (extrêmes 7 semaines et 85 ans). Il fait partie du groupe des dermatoses neutrophiliques avec la pustulose sous-cornée de Sneddon-Wilkinson l'erythema elevatum diutinum la pustulose à IgA intra-épidermique l'hidradénite eccrine neutrophilique et le pyoderma gangrenosum. Ces affections ont en commun l'infiltration dermique en polynucléaires neutrophiles [3-5].
Atteinte cutanée
Dans sa forme typique l'éruption cutanée est précédée une à trois semaines auparavant d'un syndrome d'allure infectieuse à type de rhino-pharyngite d'angine ou de syndrome pseudo-grippal. Puis apparaissent brutalement dans un contexte d'altération de l'état général avec fièvre des papules ou des nodules ayant tendance à la coalescence pour former des plaques bien délimitées. Ces plaques ont une taille de quelques centimètres en moyenne (05 à 20 cm). Elles ont une surface bosselée comparée à un relief montagneux avec parfois des vésico-bulles ou des pustules. Les patients ressentent une douleur une brûlure mais pas de prurit. Les lésions prédominent au visage au cou et aux membres supérieurs. Une atteinte buccale d'aspect polymorphe survient dans 3 à 30% des cas avec parfois des lésions pseudo-aphtoïdes. Une atteinte génitale non spécifique est plus rare.
Sur le plan histologique l'épiderme est le plus souvent normal. La lésion est dermique avec un infiltrat contenant une majorité de PNN plus rarement quelques lymphocytes histiocytes et éosinophiles.
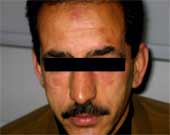
Figure 1 : éruption papulo-nodulaire érythémateuse du visage.
Atteintes extra-cutanées [67]
· L’atteinte pulmonaire a été la première à être décrite. Les signes fonctionnels sont toujours présents : toux douleur thoracique dyspnée. La radiographie n’est jamais normale. Elle monte des infiltrats interstitiels uni- ou bilatéraux une opacité unique ou multiple parfois excavée. Les biopsies ont montré différents aspects : infiltrat massif intra-alvéolaire de polynucléaires neutrophiles fibrose interstitielle ou bronchiolite oblitérante.
· L’atteinte ostéo-articulaire est présente dans 33 à 62 % des cas. Il s’agit d’arthralgies simples ou de polyarthrites asymétriques non destructrices. Quelques observations d’ostéomyélite ont été rapportées.
· Atteinte oculaire : dans un tiers des cas existe une atteinte bilatérale à type de conjonctivite et d’épisclérite. Des observations anecdotiques d’uvéites de nodules limbiques et de glaucome inflammatoire ont été rapportées.
· Autres atteintes systémiques : des atteintes très rares ont été signalées : rénale (protéinurie hématurie) hépatique (cytolyse ou cholestase) digestive pancréatique splénique ganglionnaire cardiaque ou neurologique (méningite aseptique).
La biologie
Elle montre dans la grande majorité des cas (90%) un syndrome inflammatoire avec accélération de la vitesse de sédimentation et augmentation de la CRP. Classiquement une hyperleucocytose à polynucléaires neutrophiles caractérise le syndrome de Sweet mais elle est inconstante (60%). Les recherches bactériologiques et le bilan immunologique sont négatifs mais des anticorps anti-cytoplasme des PNN à fluorescence cytoplasmique (c-ANCA) ont été mis en évidence dans certains cas.
Diagnostic
Le diagnostic du syndrome de Sweet repose donc sur un faisceau d’arguments. Il peut être difficile quand des atteintes très polymorphes surviennent des années avant les lésions cutanées caractéristiques et ce n’est qu’une fois le diagnostic posé qu’on peut y rattacher des antécédents d’atteintes viscérales.
Malgré la rareté du syndrome de Sweet et donc l’impossibilité d’analyser la sensibilité ou la spécificité des critères diagnostiques ont été proposés et acceptés [in1]:
|
Tableau : critères diagnostiques du syndrome de Sweet [in 1]. |
|
Critères majeurs · apparition brutale de plaques ou de nodules érythémateux douloureux · infiltrat dermique avec prédominance de polynucléaires neutrophiles sans vascularite leucocytoclasique critères mineurs · précession par une infection respiratoire ou gastro-intestinale ou association à une maladie inflammatoire ou à un cancer (hémopathie ou tumeur solide) · fièvre supérieure à 38°C et malaise général · anomalies biologiques (3 anomalies sur 4 au mois) : VS> 20 CRP augmentée leucocytes > 8 000/mm3 dont > 70% de PNN. · Excellente réponse à la corticothérapie générale Diagnostic si deux critères majeurs et au moins deux critères mineurs. |
Maladies associées
Certains auteurs distinguent cinq formes de syndrome de Sweet :
· une forme classique idiopathique (la plus fréquente environ deux tiers des cas) ;
· une forme para inflammatoire (environ 15%) accompagnant les entérocolopathies inflammatoires [8] la maladie de Behcet le syndrome de Gougerot-Sjögren [910] la sarcoïdose [11] la polyarthrite rhumatoïde ou le lupus érythémateux disséminé ;
· une forme paranéoplasique (10 à 20%) révélant ou précédant une hémopathie maligne ou une tumeur solide [12] ;
· une forme médicamenteuse (5%) après la prise de cotrimoxazole [13] de minocycline ou d’hydralazine et la liste est encore longue ;
· et enfin une forme gravidique (2%) [14].
Traitement
Le syndrome de Sweet guérit spontanément en 6 à 8 semaines. Les formes médicamenteuses guérissent après arrêt du médicament responsable. Le traitement de référence est la corticothérapie générale à la dose de 05 à 1 mg/Kg/j qui a un effet spectaculaire et très rapide. L’état général s’améliore en quelques heures l’apyrexie est obtenue en moins de deux jours et les lésions cutanées guérissent en quelques jours (7 en moyenne). L’atteinte ostéo-articulaire est améliorée en moins de 48 heures. La corticothérapie doit être proposée d’emblée dans les formes sévères gravidiques et à manifestations extra-cutanées. D’autres traitements peuvent être proposés [15] : indométacine (150 mg/j) colchicine (15 mg/j) iodure de potassium (900 mg/j) disulone (100 à 200 mg/j).
1. Sweet RD. An acute febrile neutrophilic dermatosis. Br J Dermatol 1964 ; 74 : 349-56
2. Djien V Wallach D. Syndrome de Sweet : conduite pratique. Ann Dermatol Venerol 1999 ; 126 : 343-7
3. Tuerlinckx D Bodart E Despontin K Boutsen Y Godding V Ninane J. Sweet's syndrome with arthritis in an 8-month-old boy. J Rheumatol 1999 Feb; 26(2) : 440-2
4. Wallach D. Les dermatoses neutrophiliques. Press Med 1991 ; 20 : 105-7
5. Von Den Driesch P. Sweet’s syndrome. J Am Acad Dermatol 1994 ; 31 : 535-56
6. Vignon-Pennamen MD Wallach D. Neutrophilic disease : a review for extracutaneous neutrophilic manifestations. Eur J Dermatol 1995 ; 5 : 449-55
7. El Maghraoui A Abouzahir A Tabache F Bezza A Ghafir D Ohayon V Archane MI. Manifestations systémiques du syndrome de Sweet. Ann Méd Int 2000 ; 151 : 413-6
8. Travis S Innes N Davies MG Danesh-Mend T Hughes S. Sweet’s syndrome : an unusual cutaneous feature of Crohn’s disease. Eur J Gastroenterol 1997 ; 9 : 715-20
9. Vatan R Sire S Constans J Ragnaud JM. Association d’un syndrome de Gougerot-Sjögren primitif et du syndrome de Sweet. A propos d’un cas. Rev Med Interne 1997; 18(9) :734-5
10. Osawa H Yamabe H Seino S Fukushi K Miyata M Inuma H Kaizuka M Tamura N Tsunoda S Baba Y Shirato K Onodera K Hanada K. A case of Sjogren's syndrome associated with Sweet's syndrome. Clin Rheumatol 1997; 16(1) : 101-5
11. Cuende Quintana E Gomez Rz de Mendarozqueta M Gorospe Arrazuria MA Saracibar Oyon N Atares Pueyo B Pena MV Vesga Carasa JC. Concurrent Sweet's syndrome and Lofgren's syndrome. J Rheumatol 1996; 23(11) : 1995-8
12. Cohen PR Kurzrock R. Sweet’s syndrome and cancer. Clin Dermatol 1993 ; 11 : 149-57
13. Walker DC Cohen PR. Trimethroprim-sulfamethoxazole-associated acute febrile neutrophilic dermatosis : case report and review of drug-induced Sweet’s syndrome. J Am Acad Dermatol 1996 ; 34 : 918-23
14. Satra K Zalka A Cohen PR Grossman ME. Sweet’s syndrome and pregnancy. J Am Acad Dermatol 1994 ; 30 : 297-300
15. Jeanfils S Joly P Young P Le Corvaisier-Pieto C Thomine E Laurent P. Indomethacin treatment of eighteen patients with Sweet’s syndrome. J Am Acad Dermatol 1997 : 36 : 436-9
Articles les plus lus
- L'arthrose cervicale
- L'arthrose lombaire
- La spondylarthrite ankylosante
- Coxarthrose
- La fibromyalgie
- Les anti-inflammatoires non stéroïdiens. Modalités de prescription.
- Apport de l’échographie dans le diagnostic d’une épaule douloureuse.
- La gonarthrose
- Diagnostic précoce de la polyarthrite rhumatoïde
- La maladie de Behçet



